Zespół Pierre Robin Objawy, przyczyny, leczenie
The Zespół Pierre'a Robina (SPR), znany również jako sekwencja Pierre Robin jest zaburzeniem genetycznym dzieli się zespołów lub chorób twarzoczaszki (Arancibia 2006).
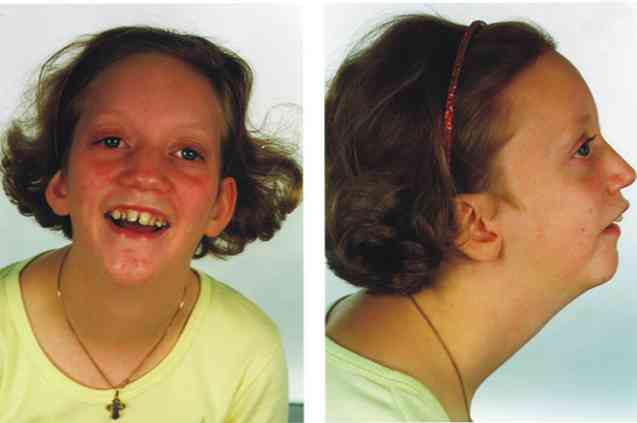
Klinicznie zespół Pierre'a Robina charakteryzuje się trzema podstawowymi objawami klinicznymi: mikrognathią, glossoptozą i niedrożnością górnych dróg oddechowych oraz zmienną obecnością rozszczepu podniebienia (Sridhar Reddy, 2016).
Jeśli chodzi o etiologiczne pochodzenie tej patologii, zespół Pierre-Robena wynika z obecności specyficznych mutacji w genie SOX9, z których większość jest zdiagnozowana (Genetics Home Reference, 2016).
Ogólnie rzecz biorąc, zespół ten powoduje poważne komplikacje medyczne, w tym niewydolność oddechową, zwierzęta trawienne lub rozwój innych wad rozwojowych twarzoczaszki (Association of Abnormalities and Dentofacial Malformation, 2016).
Z drugiej strony, diagnoza zespołu Pierre-Robina zwykle nie jest potwierdzana do momentu porodu, oprócz wyników klinicznych konieczne jest wykonanie różnych badań radiologicznych w celu identyfikacji zmian kości (Pierre Robin Australia, 2016).
Obecnie nie ma lekarstwa na zespół Pierre'a Robina, jednak metody chirurgiczne są zwykle stosowane do korygowania zaburzeń mięśniowo-szkieletowych. Ponadto ważne są adaptacje układu oddechowego i żołądkowo-jelitowego, aby uniknąć zagrażających życiu powikłań medycznych (Rethe, Rayyan, Shoenaers, Dormaar, Breuls, Verdonck, Devriednt, Vander Poorten i Hens, 2015)..
Charakterystyka zespołu Pierre'a Robina
Zespół Pierre'a Robina jest wrodzoną patologią, której objawy kliniczne są obecne od momentu urodzenia, a ponadto wszystkie jego cechy są związane z obecnością wady rozwojowej twarzoczaszki (Genetics Home Reference, 2016).
Ponadto w literaturze medycznej możemy zidentyfikować różne terminy używane w kontekście syndromu Pierre'a Robina: choroba Pierre'a Robina, zniekształcenie Pierre'a Robina lub sekwencja Pierre'a Robina (The National Craniofacial Association, 2016).
Na określonym poziomie zespół ten został początkowo opisany w roku 1891 przez Menerad i Lannelongue. W raportach klinicznych opisali oni dwóch pacjentów, których przebieg kliniczny charakteryzował się niedorozwojem struktury kości żuchwy, rozszczepem podniebienia i przemieszczeniem lub retrakcją językową (Arancibia, 2006).
Jednak dopiero w 1923 roku Pierre Robin opisał kliniczne spektrum tej patologii, koncentrując swoje badania na przypadku dziecka dotkniętego malformacją żuchwy, nieprawidłowo dużym językiem i znacznymi problemami oddechowymi (Dziecięce Stowarzyszenie Twarzy Czaszki, 2016 ).
Chociaż patologia ta wyróżnia się głównie na podstawie badań radiologicznych twarzoczaszki, wykazuje wysoką mobilność związaną z powikłaniami medycznymi związanymi głównie z niewydolnością serca i problemami z karmieniem..
W szczególności zespół Pierre Robin charakteryzuje się wysoką śmiertelnością związaną z niedrożnością dróg oddechowych, zaburzeniami neurologicznymi lub zmianami sercowymi (Sridhar Reddy, 2016)..
Z drugiej strony wielu autorów woli odnosić się do tej patologii jedynie jako sekwencję Pierre'a, ponieważ to anomalie żuchwy mają tendencję do wytwarzania pozostałych typowych objawów i symptomów (Pierre Robin Australia, 2016).
Częstotliwość
Częstość występowania zespołu Pierre'a Robina szacuje się na około jeden przypadek na 8500 urodzonych żywych dzieci, z czego ponad 80% zdiagnozowanych przypadków wiąże się z innymi powikłaniami medycznymi i specyficznymi zespołami (Arancibia, 2006).
Z drugiej strony, w przypadku Stanów Zjednoczonych, częstość występowania zespołu Pierre Robin wynosi 1 przypadek na 3120 urodzeń każdego roku (Lee, Thottam, Ford i Jabbour, 2015).
Obecnie nie zidentyfikowano różnic w częstości występowania zespołu Pierre'a Robina związanego z płcią, pochodzeniem, geografią lub poszczególnymi grupami etnicznymi i rasowymi..
Ponadto, jak wspomniano uprzednio, zespół Pierre Robin jest jedną z chorób z twarzoczaszki wysokie prawdopodobieństwo śmierci. W Stanach Zjednoczonych, około 16,6% z matrycy wpływa na rozwój powikłań (Lee, Thottam, Ford i Jabbour, 2015).
Według kolejności występowania, najczęstszymi wtórnymi patologiami medycznymi są: anomalie sercowe (39%), zmiany w ośrodkowym układzie nerwowym (33%) i nieprawidłowości w innych narządach (24%) (Lee, Thottam, Ford i Jabbour, 2015).
Znaki i objawy
Sekwencja Pierre Robin różni się od innych rodzajów patologii szczękowo-twarzowych obecnością trzech podstawowych cech klinicznych: mikrognathia, glossoptosis i rozszczep podniebienia (Children's Craniofacial Association, 2016, Genetics Home reference, 2016, Rehté i in., 2015):
Micrognathia
Określenie mikrognatia odnosi się do obecności patologicznej zmiany w rozwoju struktury żuchwy, w szczególności ostateczna postać przedstawia zmniejszoną wielkość w porównaniu z oczekiwaną dla poziomu rozwoju osoby dotkniętej chorobą.
W rezultacie, niepełne rozwój twarzoczaszki konstrukcji spowoduje różnorodnych zaburzeń, wszystkie w odniesieniu do obecności wad wpływających do ust i twarzy.
Micrognathia to znak medyczny występujący u około 91% osób dotkniętych zespołem Pierre Robina.
Glossoptosis
Termin glossoptosis odnosi się do obecności nieprawidłowego wycofania pozycji języka w strukturze jamy ustnej, a konkretnie języki muszą być umieszczone za normalnym produktem mikrografu i zmniejszenia objętości jamy ustnej.
Anomalie związane z pozycją i strukturą języka mogą powodować poważne problemy z karmieniem, które mogą prowadzić do poważnych chorób.
Ponadto w innych przypadkach możliwe jest również zidentyfikowanie nienormalnie dużego języka (makroglossia), który utrudnia oddychanie, żucie lub produkcję funkcjonalnego języka, między innymi..
Ponadto glossoptoza jest jednym z najczęstszych objawów klinicznych w zespole Pierre Robina, obserwowanym w około 70–85% zdiagnozowanych przypadków. Podczas gdy makroglossia może być obserwowana w mniejszym odsetku, u około 10-15% dotkniętych nią osób.
Rozszczep podniebienia
Termin ten odnosi się do obecności wad rozwojowych w podniebiennych lub w jamie ustnej powierzchni dachu, to znaczy można zaobserwować obecność szczelin lub dziur związanych z niekompletnym rozwojem żuchwy.
Podobnie jak inne wyniki kliniczne, rozszczep podniebienia spowoduje znaczne zmiany w diecie.
Oprócz tych objawów jest również możliwe do zidentyfikowania innych zmian, wśród których include (Arancibia, 2006; Rehté et al, 2015):
- Wady rozwojowe nosa.
- Zaburzenia oka.
- Zmiany i wady układu mięśniowo-szkieletowego, zasadniczo związane z rozwojem oligodactyly (zmniejszenie liczby palców, mniej niż 5 w rękach lub stopach) klinodaktylnie (poprzeczne odchylenie pozycji palców), polidaktylia (zwiększenie liczby palców), hipermobilność w stawy (nadmiernie nadmierny wzrost ruchomości stawów), dysplazja paliczków (paliczków z niedostatecznym lub niekompletnym rozwojem kości) lub syndyktylna (połączenie kilku palców)
- Inne zmiany: możliwe jest również zidentyfikowanie wad rozwojowych w strukturze kończyn lub kręgosłupa.
Najczęstsze powikłania medyczne
Poza wymienionymi powyżej cechami medycznymi, inne mogą wydawać się powiązane z kilkoma systemami (Arancibia, 2006, Dziecięce stowarzyszenie twarzoczaszki, 2016, Genetics Home reference, 2016, Rehté i in., 2015):
Zmiany sercowe
Zmiany sercowe stanowią jedną z powikłań medycznych, które mają większy wpływ na zdrowie jednostki, stwarzając istotne ryzyko dla ich przeżycia. Jednak objawy przedmiotowe i podmiotowe związane z układem sercowo-naczyniowym są zwykle leczone za pomocą metod farmakologicznych i / lub chirurgicznych.
Niektóre z najczęstszych anomalii sercowych obejmują zwężenie serca, przetrwałe owale owalne, zmianę przegrody tętniczej lub nadciśnienie..
Zmiany neurologiczne
Genetyczne pochodzenie zespołu Pierre Robina może również obejmować rozwój różnych zaburzeń neurologicznych, głównie związanych z występowaniem zaburzeń ośrodkowego układu nerwowego (OUN)..
Zatem niektóre z zaburzeń neurologicznych związanych z zespołem Pierre Robina mogą obejmować wodogłowie, wady rozwojowe Chiari, epizody padaczkowe lub opóźnienie w nabywaniu umiejętności psychomotorycznych..
Zaburzenia układu oddechowego
Zaburzenia układu oddechowego są jedną z najbardziej istotnych cech, ponieważ mogą powodować zarówno śmierć pacjenta z powodu niewydolności oddechowej, jak i rozwój uszkodzenia mózgu z powodu niedoboru tlenu w obszarach nerwowych..
Zatem w wielu przypadkach korekty chirurgiczne są wymagane, aby uwolnić się przez drogi oddechowe, głównie żuchwy dysplazja korekta lub języka pozycja.
Anomalie mocy
Podobnie jak w przypadku zaburzeń oddechowych, problemy żywieniowe pochodzą głównie z wad rozwojowych żuchwy.
Dlatego od urodzenia niezbędne jest zidentyfikowanie tych anomalii, które utrudniają karmienie, aby je skorygować, a tym samym zmniejszyć prawdopodobieństwo rozwoju patologii medycznych związanych z niedożywieniem.
Przyczyny
Zespół lub sekwencja Pierre Robin ma genetyczne etiologiczne pochodzenie, związane ze zmianami w genie SOX9. Chociaż ta anomalia została zidentyfikowana w większości pojedynczych przypadków zespołu Pierre Robina, niektóre jej cechy kliniczne mogą być związane z innym rodzajem mutacji genetycznych (Genetics Home Reference, 2016)..
W szczególności gen SOX9 odgrywa podstawową rolę proporcjonalnych instrukcji biochemicznych niezbędnych do produkcji białka zaangażowanego w rozwój i tworzenie różnych tkanek i narządów podczas rozwoju płodowego (Genetics Home Reference, 2016).
Ponadto obecne badania wskazują, że białko SOX9 może regulować aktywność innych typów genów, zwłaszcza tych zaangażowanych w rozwój struktury szkieletowej, a zatem żuchwy (Genetics Home Reference, 2016).
W rezultacie zmiany genetyczne zapobiegają odpowiedniemu rozwojowi morfologicznemu pewnych struktur, dlatego pojawiają się kardynalne wyniki kliniczne: mycognathia, glossoptosis i cleft palate.
Diagnoza
W wielu przypadkach malformacje strukturalne twarzoczaszki można zidentyfikować podczas ciąży za pomocą ultradźwięków USG, chociaż przypadki są rzadkie.
W tym sensie częstsze jest podejrzenie syndromu Pierre'a Robina w fazie poporodowej lub dziecięcej. U wielu dotkniętych chorobą objawy są wyraźnie widoczne, więc diagnoza jest potwierdzana przez badania radiologiczne wraz z badaniem fizycznym.
Jednak drugi przypadek jest niezbędny do wcześniejszego wykonania badania oddechowego, a następnie badania radiologicznego w celu określenia obecności tego zespołu.
Ponadto innym podstawowym aspektem diagnozy tej patologii jest eksploracja innych obszarów, zwłaszcza układu sercowego i nerwowego, ponieważ mogą pojawić się inne rodzaje anomalii zagrażających życiu..
Wreszcie, interwencja diagnostyczna może obejmować indywidualne i rodzinne badanie genetyczne w celu zidentyfikowania możliwych powiązań genetycznych.
Leczenie
Typowe leczenie zespołu Pierre Robina opiera się na zabiegach chirurgicznych mających na celu skorygowanie wad rozwojowych twarzoczaszki (Arancibia, 2006):
- Tracheotomia.
- Zamknięcie szczelin podniebiennych.
- Wydłużenie szczęki.
- Rozproszenie kości.
- Fiksacja językowa.
Ponadto inne metody farmakologiczne są również stosowane w leczeniu patologii serca, epizodów padaczkowych i innych zdarzeń neurologicznych.
Ponadto osoby dotknięte chorobą zazwyczaj mają trudności związane z produkcją języka, dlatego w wielu przypadkach niezbędne jest wczesne podejście logopedyczne.
Zasadniczym celem jest ustanowienie skutecznej metody komunikacji poprzez pozostałe zdolności, a co za tym idzie, pobudzenie nabywania nowych umiejętności.
Referencje
- AAMADE. (2016). Zespół Pierre'a Robina. Otrzymywany ze Stowarzyszenia Wad Anomalii i Wad Dentofacial
- Arancibia, J. (2006). Sekwencja Pierre'a Robina. Pediatryczna pulmonologia, 34-36.
- Association, C. C. (2016). Przewodnik, aby zrozumieć sekwencję Pierre'a Robina.
- FAKTY (2016). Sekwencja Pierre'a Robina. Źródło: The Natinoal Craniofacial Association
- Lee, J., Thottam, P., Ford, M. i Jabbour, N. (2015). Charakterystyka bezdechu sennego u niemowląt z sekwencją Pierre-Robina: czy postępuje wraz z wiekiem? International Journal of Pediatric Otorhinolaryngology, 2059-2067.
- NIH. (2016). izolowana sekwencja Pierre Robin. Odniesienie do domu z genetyki
- PRA. (2016). Czym jest Pierre Robin Sequence (PRS)? Źródło: Piere Robien Australia
- Rathé, M., Rayyan, M., Schoenaers, J., Dormaar, J., Breuls, M., Verdonck, A., ... Hens, G. (2015). Sekwencja Pierre'a Robina: Zarządzanie układem oddechowym i powikłaniami w pierwszym roku życia w ośrodku skierowania trzeciego stopnia. International Journal of Pediatric Otorhinolaryngology, 1206-1212.
- Srifhar Reddy, V. (2016). Ocena niedrożności górnych dróg oddechowych u niemowląt z sekwencją Pierre'a Robina i rolą polisomnografii - przegląd aktualnych dowodów. Oceny układu oddechowego u dzieci, 80-87.
- Tolarova, M. (2014). Widziałem Robin Sequence. Pobrane z Medscape.


