Charakterystyka Staphylococcus saprophyticus, taksonomia, morfologia, patogeneza
Staphylococcus saprophyticus jest bakterią należącą do grupy Staphylococcus zwanej koagulazo-ujemną. Jest to mikroorganizm o znaczeniu klinicznym, ponieważ powoduje zakażenia dróg moczowych głównie u młodych kobiet w ciąży lub aktywnych seksualnie.
Podczas gdy inne koagulazo-ujemne Staphylococcus mogą powodować zakażenia szpitalne u hospitalizowanych pacjentów z immunosupresją, Staphylococcus saprophyticus dotyczy głównie zdrowych kobiet w społeczności. Ponadto jest to druga najczęstsza przyczyna zapalenia pęcherza Escherichia coli.
Chociaż na ogół występuje w mniej niż 100 000 jednostek tworzących kolonie na mililitr moczu (CFU / ml), jest stale wykrywany w próbkach seryjnych. Dlatego tak się mówi S. saprophyticus jest dobrze udokumentowanym patogenem.
Częstość występowania zakażeń układu moczowego S. saprophyticus różni się znacznie między różnymi populacjami pacjentów i różnymi obszarami geograficznymi. Zwykle jest to związane z nawracającymi zakażeniami i kamieniami nerkowymi.
Indeks
- 1 Charakterystyka
- 2 Morfologia
- 3 Taksonomia
- 4 Czynniki wirulencji
- 5 Patologie i objawy kliniczne
- 6 Diagnoza
- 7 Leczenie
- 8 Odniesienia
Funkcje
Staphylococcus saprophyticus jest fakultatywnym mikroorganizmem beztlenowym, który zamieszkuje przewód pokarmowy ludzi, przy czym odbyt jest najczęstszym miejscem kolonizacji, po którym następuje cewka moczowa, mocz i szyjka macicy.
Zamieszkuje również przewód pokarmowy świń i kurcząt. Mogą one zostać przeniesione na człowieka poprzez konsumpcję tego samego.
Ludzie skolonizowani tym mikroorganizmem niekoniecznie będą cierpieć na infekcje tej bakterii.
Z drugiej strony, Staphylococcus saprophyticus różni się od innych gronkowców koagulazo-ujemnych tym, że jest prawie zawsze wrażliwy na większość antybiotyków stosowanych w zakażeniach dróg moczowych, z wyjątkiem kwasu nalidyksowego i fosfomycyny.
Jednak większość szczepów jest już odporna na penicylinę, a część na inne beta-laktamy. Stwierdzono szczepy oporne na erytromycynę, klindamycynę, chloramfenikol i lewofloksacynę.
Oporność na te antybiotyki wynika głównie z dwóch mechanizmów: pomp do aktywnego wydalania antybiotyku i modyfikacji miejsca wiązania antybiotyku do bakteryjnego rybosomu przez metylację.
Wśród cech biochemicznych, które wyróżniają się w tym mikroorganizmie, są:
-Przejaw negatywną reakcję na następujące testy: koagulaza, dekarboksylacja ornityny, redukcja azotanów do azotynów i fermentacja ksylozy.
-Chociaż daje pozytywne wyniki w następujących testach: mocznik, katalaza, fermentacja maltozy i sacharoza.
-Niektóre testy mogą dawać zmienne wyniki, takie jak przypadek fermentacji laktozy i mannitolu oraz wrażliwość na bacytracynę, która może być wrażliwa lub odporna.
-Podobnie jest wrażliwy na polimyksynę B i odporny na nowobiocynę.
Morfologia
Staphylococcus coagulase ujemny, w tym Staphylococcus saprophyticus, są morfologicznie podobne do S. aureus i może dzielić wiele cech wirulencji.
Są to ziarniaki Gram-dodatnie ułożone w grona. Nie są ruchome, nie tworzą zarodników i nie są hemolityczne.
Taksonomia
Domena: bakterie.
Typ: Firmicutes.
Klasa: Gotowanie.
Zamówienie: Bacillales.
Rodzina: Staphylococcaceae.
Rodzaj Staphylococcus.
Gatunek: saprophyticus.
Czynniki wirulencji
Adherencja
Głównym czynnikiem zjadliwości tej bakterii jest jej zdolność do specyficznego przyłączania się do komórek nabłonka, cewki moczowej i okołocewkowej w większych ilościach niż inne gronkowce..
Tropizm jest tak wiele ze wskazanych komórek, które nie przylegają do innych typów komórek. Ten tropizm przez komórki nabłonkowe może częściowo wyjaśniać wysoką częstość zakażeń dróg moczowych spowodowanych przez ten mikroorganizm.
Produkcja ureazy
Z drugiej strony, enzym ureazy jest ważnym czynnikiem wirulencji dla innych patogenów układu moczowo-płciowego, takich jak Proteus sp i Corynebacterium urealyticum, gdzie S. saprophyticus nie jest pozostawiony w tyle i jest w stanie go wyprodukować.
Ureaza jest czynnikiem decydującym o inwazji tkanki pęcherza moczowego w zwierzęcych modelach zakażenia moczu.
Produkcja macierzy zewnątrzkomórkowej
Pokazano to S. saprophyticus musi być w obecności moczu i ureazy dla większej zdolności do wytwarzania macierzy zewnątrzkomórkowej, to znaczy tworzenia biofilmu.
To wyjaśnia powtarzające się infekcje dróg moczowych i wielokrotnie niepowodzenie terapeutyczne, ponieważ bakterie tworzące biofilmy są bardziej odporne na obecność antybiotyku.
Białko włókniste
To białko jest związane z powierzchnią bakterii. Nazywa się Ssp (dla S. saprophyticus białko związane z powierzchnią). Uważa się, że to białko uczestniczy we wstępnych interakcjach z komórkami nabłonka i oczywiście w ich przyleganiu.
Hemaglutynina
Jest obecny na powierzchni bakterii, ale jego rola w zjadliwości mikroorganizmu jest nieznana.
Hydrofobowość powierzchni komórki
Niektóre szczepy wykazują tę cechę i wydają się faworyzować początkowe przyleganie do komórek nabłonka.
Patologie i objawy kliniczne
Uważa się, że przejście do dróg moczowych młodych kobiet odbywa się poprzez stosunek płciowy, w którym bakterie mogą być przenoszone z pochwy do tkanki moczowej.
Inne czynniki ryzyka to: stosowanie cewników moczowych, ciąża, łagodny przerost prostaty, między innymi.
Pacjenci z zakażeniami dróg moczowych zwykle mają dyzurię, ropne zapalenie i krwiomocz, z bólem nadłonowym. U pacjentów z odmiedniczkowym zapaleniem nerek może wystąpić gorączka, dreszcze, tachykardia i ból pleców.
Zakażenia górnych dróg moczowych (odmiedniczkowe zapalenie nerek) mogą pochodzić od 41% do 86% pacjentów i czasami można zobaczyć bakteriemię z powodu S. saprophyticus jako powikłanie zakażenia górnych dróg moczowych.
Z drugiej strony mikroorganizm ten jest zaangażowany w zapalenie cewki moczowej u mężczyzn i kobiet (ostry zespół cewki moczowej), zakażenia dróg moczowych spowodowane przez sondy.
Stwierdzono również w przypadkach zapalenia gruczołu krokowego, zapalenia najądrza, bakteriemii, posocznicy, zapalenia wsierdzia i zapalenia wnętrza gałki ocznej.
Podobnie, został wyizolowany z zakażeń dróg moczowych u dzieci i młodzieży obu płci przy braku nieprawidłowości strukturalnych w drogach moczowych..
Zgłaszano również przypadki bakteriemii i posocznicy z powodu podawania pozajelitowych suplementów diety zanieczyszczonych tym mikroorganizmem..
Diagnoza
Ten gatunek jest odporny zarówno na nowobiocyny, jak i S. cohnii, S. lentus, S. sciuri i S. xylosus. Ale te 4 ostatnie gatunki rzadko są izolowane od pacjentów.
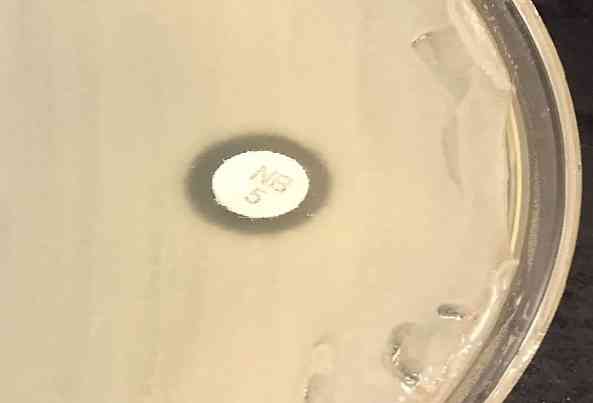
Aby wiedzieć, czy szczep jest odporny lub wrażliwy, montowana jest technika Kirby'ego i Bauera. Obejmuje to równomierne zaszczepienie płytki agarowej Müeller Hinton za pomocą wacika nasączonego 0,5% zawiesiną bakteryjną McFarland..
Następnie odstaw na kilka minut i umieść krążek nowobiocynowy 5 μg. Inkubuje się przez 24 godziny w 37 ° C. Strefa zahamowania ≤ 16 mm wskazuje na oporność. Zobacz obraz we wstępie.
Istnieją metody półautomatyczne, które pomagają zidentyfikować mikroorganizm, w tym system API STAPH-IDENT. Ten system jest całkiem dobry i ma wiele korelacji z konwencjonalną identyfikacją.
Leczenie
Kotimoksazol jest doskonałym rozwiązaniem w leczeniu zapalenia pęcherza moczowego przez ten mikroorganizm, ze względu na jego właściwości farmakokinetyczne i farmakodynamiczne, a także jego tolerancję i wysokie stężenie w moczu.
Inną opcją może być kwas kloksulanowy amoksycyliny, nitrofurantoina i w skomplikowanych przypadkach Trimetroprim-sulfametoksazol.
W zakażeniach cewnika przydatna jest wankomycyna lub linezolid.
Referencje
- Orden-Martínez B, Martínez-Ruiz R. i Millán-Pérez R. Czego się uczymy Staphylococcus saprophyticus? Choroby zakaźne i mikrobiologia kliniczna. 2008; 26 (8): 481-536
- Ryan KJ, Ray C. Sherris. MikrobiologiaMedical, 6. wydanie McGraw-Hill, Nowy Jork, U.S.A; 2010.
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004). Diagnostyka mikrobiologiczna. (5 wyd.). Argentyna, redakcja Panamericana S.A..
- Forbes B, Sahm D, Weissfeld A. Bailey i Scott Microbiological Diagnosis. 12 ed. Argentyna Od redakcji Panamericana S.A; 2009.
- Ehlers S, Merrill SA. Staphylococcus saprophyticus. [Aktualizacja 2018, styczeń 26]. W: StatPearls [Internet]. Treasure Island (FL): PublPearls Publishing; 2018.
- Pailhoriès H, Cassisa V, Chenouard R, Kempf M, Eveillard M, Lemarié C. Staphylococcus saprophyticus: Który beta-laktam? Int J Infect Dis. 2017; 65 (1): 63-66.
- DS, Shieh HH, Barreira ER, Ragazzi SL, Gilio AE. Wysoka częstotliwość Staphylococcus saprophyticus Zakażenia dróg moczowych wśród nastolatków. Pediatr Infect Dis J.2015; 34 (9): 1023-1025.


